В тот день, когда человек стал с четверенек, освободив передние конечности, и начал ходить на ногах был переломным. Не только в процессе совершенствования вида, но и в получении ряда заболеваний. Один из таких заболеваний и стал тромбофлебит.
Острый тромбофлебит представляет собой воспалительный процесс в венозной сетке с образованием тромба. По сути своей это осложнение варикозного расширения вен и является одним из самых распространенных. Именно диагноза «острый тромбофлебит поверхностных вен нижних конечностей» больше всего боятся посетители кабинета хирурга-флеболога.
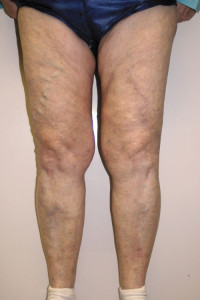
Покраснение конечности в результате тромбофлебита
Тромбофлебит является обобщенным названием двух процессов, которые одновременно происходят в вене: тромбоза и флебита. Так, первый представляет собой возникновение тромботических масс в просвете варикозной вены, что может привести к ее перекрыванию. А второй – воспалительный процесс уже в самой вене, что проявляется как отечность, покраснение.
Нередки ситуации, когда острый тромбофлебит нижних конечностей развивается очень быстро практически мгновенно. А это значит, что если вы не замечаете либо вовремя не обращаетесь к хирургу, то операция может пройти слишком поздно, что, может, в конце концов, привести к летальном исходу.
Классификация тромбофлебита
Можно выделить несколько групп для классификации вида тромбофлебита. А именно по течению, по характеру и по локализации.
По течению тромбофлебит делится на:
- острый тромбофлебит
- поверхностный
- хронический
Двухсторонний тромбофлебит
Они различаются по времени продолжительности патологического процесса или клинических проявлений.
По характеру тромбофлебит может быть гнойный либо негнойный, а по локализации делиться на тромбофлебит поверхностных вен нижних конечностей и глубоких вен нижних конечностей.
Кроме всего этого, следует выделить восходящий тромбофлебит, которые представляет собой тромбофлебит большой подкожной вены переходящий от нижерасположенных отделов вверх до паховой складки.
Причины возникновения тромбофлебита
Причин возникновения тромбофлебита глубоких вен нижних конечностей и поверхностных могут быть совершенно разные. Стоит выделить несколько основных причин возникновения:
- Первой причиной возникновения тромбофлебита может быть инфекционная болезнь;
- Также образование болезни возможно вследствие травматического поражения;
- Новообразования, которые обычно представляют из себя злокачественные;
- Внутривенное введение медикаментов, с последующей аллергической реакцией на них;
- Также распространено при ожирении и при беременности. Из-за увеличенной массы тела происходит пересжатие вен. Кроме этого, беременность, а особенно при родах организм мобилизует все свои ресурсы, в том числе и коагуляцию (способность крови к свертыванию). После родов, когда могут возникать разрывы активизирует процесс гиперкоагуляции, которые кроме положительной стороны, скорейшему заживлению ран, имеет и отрицательную сторону, выраженную тромбофлебитом.
Симптомы возникновения острого тромбофлебита
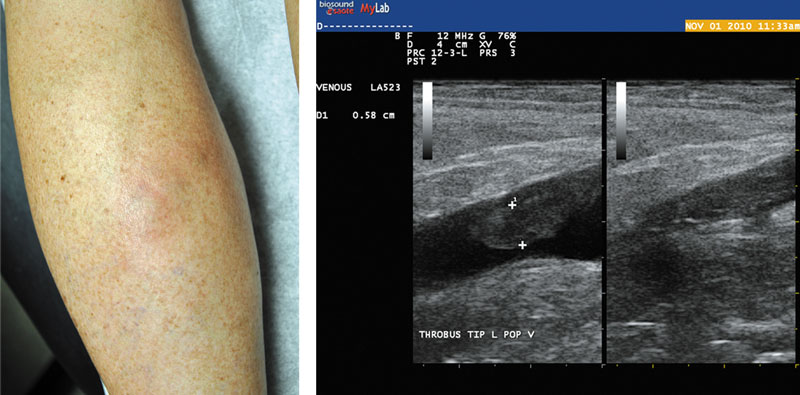
Результат дуплексного сканирования при тромбофлебите
Обычно острый тромбофлебит возникает внезапно в сопровождении с повышенной температурой тела долгое время. По ходу вен начинают возникать боли, которые усиливаются со временем, а также при движениях(ходьбе). При этом может наблюдаться и отечность.
Симптомы тромбофлебита очень зависят от место образования тромба и его размеров. Так, тромбофлебит глубоких вен на голени начинается с сильной боли в икроножной мышце.
Появляется ощущение, что мышца набухает, при этом если опускать ногу в низ, болезненные ощущения возрастают. Как было уже выше сказано, это будет сопровождаться повышенной температурой, нога припухнет.
Через несколько суток вся нижняя часть покроется сеткой вздутых вен. При любых касаниях или движениях пациент будет ощущать сильную боль.
В случае если у больного тромбофлебит бедренной вены нога его сильно распухнет и посинеет, при этом будет ощущаться очень сильная боль. Самого пациента будет лихорадить, и можно будет зафиксировать высокую температуру. На бедре и в паху разбухнут поверхностные вены.
Первая помощь при тромбофлебите
В любых проявлениях острого тромбофлебита необходимо незамедлительно обратиться за помощью к врачу, а также обеспечить лежачее положение. Обычно пораженную конечность укладывают на подушки либо на свернутое одеяло, чтобы обеспечить ей покой.
Крайне не рекомендуется пользоваться мазями, а тем более массировать, пораженную поверхность до приезда специалиста. Это может вызвать отрыв кровяного сгустка с последующим его заносом во внутренние органы вместе с микробами.
Диагностика заболевания
Правильная диагностика острого тромбофлебита нижних конечностей должна начаться с визита к хирургу-флебологу. Только в этом случае можно провести правильную оценку сосудов и назначить дополнительные исследования, а также определить эффективный метод лечения.
Главной задачей диагностики тромбофлебита является выявления тромба и его размеры.
Лечение острого тромбофлебита
 Лечение можно разделить на медицинское и народное лечение. Медицинское, в свою очередь, делиться на консервативное лечение и хирургическое.
Лечение можно разделить на медицинское и народное лечение. Медицинское, в свою очередь, делиться на консервативное лечение и хирургическое.
При остром тромбофлебите крайне рекомендуется постельный режим, предотвращающий распространение микрофлоры. При этом конечность необходимо держать в возвышенном положение, что поспособствует уменьшению отека, а также болей. Рекомендуется питье, но только в том случае, если у больного не имеется сердечно-сосудистых заболеваний.
При остром тромбофлебите, больному может быть разрешено временно освобождаться от шины, а также садиться и поворачиваться. Кроме этого, обычно применяются согревательные компрессы, которые должны поспособствовать улучшению кровообращения
Хирургическое вмешательство, в том числе и в илеофеморальный тромбофлебит, возможно только при показаниях жизненных показателей, а также при угрозе венозной гангрены.
Хирургия зависит от места положения тромбоза. Операции возможны только на венах среднего и большого размера. Однако такое радикальное решение возможно только на ранних стадиях тромбофлебита. Чаще всего операция проводится при прогрессирующем восходящем тромбовфлебите, который может привести к таким осложнениям, как тромбоэмболия.
Консервативное лечение
В случае если операция по каким-то причинам невозможна, то обычно прибегают к применению консервативного лечения. Данное лечение включает принятия возвышенного положения конечности и прикладывания холода.
Кроме этого, необходимо смазывать пораженную конечность гепарином (троксевазином). Так же необходимы мази для снятия воспаления. Это могут быть мази с венорутом или анавенолом.
Существенную роль при лечении тромбофлебита консервативным метод играет тугое бинтование ног эластичным бинтом, также, при выраженном воспалительном процессе и назначении с систематическим принятием антибиотиков.
Народные методы лечения тромбофлебита
Кроме, медицинского лечения существуют еще и нетрадиционные методы лечения острого тромбофлебита.
Так, один из них состоит в следующем. Необходимо взять равный в обеих частях лист подорожника, цветки руты лекарственной, тысячелистника, ромашки и малины, кору белой вербы, плоды каштана конского и корень алтея.
Все это тщательно перемешать и залить 2 столовых ложки смеси 600 миллилитрами кипятка. После этого довести до кипения и сняв с огня, настоять ночь. Пить следует по 0.75 стакана утром и вечером. А из остатка сделать компресс.
Также предлагается делать ножные ванны из настоя травы сушеницы болотной по 20-30 минут в день.
Медикаментозное лечение
Медикаментозное лечение тромбофлебита должно назначаться врачом. Как правило, оно основывается на степени развития болезни, возраста пациента и наличие каких-либо патологий.
Подобное лечение идет как вспомогательная часть к консервативному лечению. Врачом назначаются:
- Тугое эластичное бинтование.
- Препараты, которые способны укрепить стенки сосудов. Это могут быть: троксевазин, гинкор-форт и т.д.
- Лекарства, которые способны препятствовать росту тромба. Как правило, это ацетилсалициловая кислота.
- В случае отсутствия трофических язв могут быть назначены антикоагулятные-средства. Они понижают свертываемость крови, что может послужить для профилактики. Применяются обычно курсом в течение нескольких месяцев.
- Противоспалительные препараты. К ним относится диклофенак.
- Фибринолитики, вещества, которые воздействуют именно на тромб. Это могут быть урокиназа либо трипсин.
- Кроме, этого, при гнойном тромбофлебите и высокой температуре назначаются антибиотики (противомикробные препараты).
Питание при тромбофлебите
Миграционный тромбофлебит
Когда за ваше выздоровление отвечает клиника либо больница, то врач сам следит за вашим правильным питанием во время протекания болезни. Но при этом не следует забывать, что некоторые больные лечатся дома. В данном случае, питание им назначает врач, способствует облегчению и ускорению выздоровления больного. Но строгих диет не существует, а имеются лишь рекомендации.
Так, больному необходимо питаться преимущественно овощами и фруктами. Это могут быть, в том числе, и имбирь, и ананасы, и дыни. Но необходимо избегая при этом жиров животного происхождения. Кроме этого, человек больной острым тромбофлебитом должен избегать тяжелых углеводов и не употреблять в пищу жареные продукты. Следует с осторожностью употреблять в пищу фасоль, бананы, горох.
При этом при условии отсутствия болезней сердца, рекомендуется употреблять более 2 литров жидкости в день. А народные лекари вообще рекомендуют пить яблочный уксус, который по их мнению отлично подходит в борьбе против тромбофлебита. Для его употребления необходимо растворить 1 чайную ложку в 200 мл воды и добавить 2-3 чайных ложки меда. Употреблять подобную смесь необходимо утром и вечером натощак.
О тромбофлебите (видео)
Острый тромбофлебит: современные принципы диагностики и лечения
В.Ю. Богачев
стрый тромбофлебит представляет собой локальное или распространенное воспаление стенки подкожной вены (флебит) с образованием в ее просвете тромба. При этом перманентная дискуссия о первичности или вторичности воспалительной реакции по отношению к тромбообразованию носит схоластический характер и никоим образом не влияет на лечебную тактику.
Истинные причины развития тромбофлебита многообразны. Наиболее часто встречаются ятрогенные тромбофлебиты, возникающие в результате травматичной пункции или длительной катетеризации подкожных вен, а также вследствие введения гипертонических растворов и некоторых антибиотиков. К этой же группе относят тромбофлебиты наркоманов. Рецидивирующее воспаление неизмененных подкожных вен может быть связано с паранеопластическим процессом или тромбофилиями. Не следует полностью сбрасывать со счетов инфекционно-аллергический тромбофлебит, возникающий из-за повреждения эндотелия подкожных вен циркулирующими иммунными комплексами. С хирургической точки зрения наибольший интерес представляет острое воспаление варикозных вен нижних конечностей - варикотромбофлебит. В последнее время благодаря внедрению в клиническую практику таких методов лечения варикозной болезни, как склеротерапия и эндовазальная лазерная коагуляция, увеличилось число пациентов с искусственно индуцированным тромбофлебитом, направленным на устранение варикозных вен.
Клиническая картина
Острый тромбофлебит клинически распознать в большинстве случаев достаточно просто. Заболевание развивается внезапно. Обычно ему предшествуют физические нагрузки, бытовые или производственные травмы конечностей, переохлаждение или перегревание организма, вирусные инфекции, внутривенные инъекции, операции на органах малого таза и др.
В клинической картине преобладают местные симптомы, общее состояние пациента существенно не страдает. В редких случаях отмечают субфебрилитет. Характерна постоянная боль по ходу тромбированных вен. При осмотре выявляют гиперемию в виде полосы по ходу пораженной вены. Протяженность участка гиперемии может быть различной: от нескольких сантиметров в начале заболевания до вовлечения в процесс вены на всем протяжении. Например, при остром тромбофлебите большой подкожной вены воспалительный процесс может захватывать весь сосуд от медиальной лодыжки до паховой складки. Пальпаторно выявляют местное повышение температуры и гиперестезию кожных покровов. При этом воспаленная вена представляет собой шнуровидный, плотный, резко болезненный тяж. Если в тромботический процесс вовлекается конгломерат венозных узлов, то воспалительный инфильтрат теряет линейный характер и приобретает неправильную форму, иногда достигая значительных размеров (рис. 1).
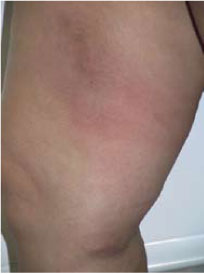
Рис. 1. Острый варикотромбофлебит на бедре. Гиперемия в проекции большой подкожной вены
Степень выраженности воспаления окружающих тромбированную вену мягких тканей варьирует в широких пределах. Яркая гиперемия кожи уже через несколько дней сменяется гиперпигментацией. У одного и того же больного нередко можно видеть, как на голени тромбофлебит “стихает”, а на бедре отмечается яркая гиперемия и болезненность.
Наряду с болезненным инфильтратом по ходу подкожных вен иногда отмечают небольшой воспалительный отек конечности, который носит сугубо местный (в зоне воспаления) характер. Выраженный и распространенный отек с цианозом дистальных отделов конечности указывает на сопутствующее тромботическое поражение глубоких вен.
Клинические проявления тромбофлебита малой подкожной вены, как правило, не столь ярки, поскольку она покрыта поверхностным листком собственной фасции. Зачастую только болезненность в ее проекции и пальпация плотного тяжа у худых пациентов позволяют заподозрить это заболевание.
Для правильного выбора способа лечения уже при первичном осмотре пациента с тромбофлебитом на нижней конечности необходимо установить проксимальную границу распространения тромба в поверхностной венозной магистрали, поскольку это определяет вероятность перехода процесса на глубокую венозную систему. Кроме того, важно определить, поражен ли ствол подкожной вены или ее притоки. В последнем случае уплотненный, болезненный тяж с гиперемией кожи над ним выявляется вне проекции большой или малой подкожных вен. Следует помнить, что истинная локализация тромба, как правило, на 10-15 см выше уровня видимой гиперемии кожи и зоны болезненности.
Вот почему с целью определения истинной протяженности поражения подкожных вен нижних конечностей, а также возможности вовлечения в патологический процесс глубоких вен необходимо выполнение ультразвукового ангиосканирования, а в некоторых случаях и рентгеноконтрастной флебографии.
Поскольку острый тромбофлебит или варикотромбофлебит могут сочетаться с тромбозом глубоких вен как на той же, так и на контралатеральной конечности, необходимо тщательное клиническое и инструментальное обследование обеих ног.
Дифференциальная диагностика
Дифференциальный диагноз острого тромбофлебита необходимо проводить с рядом заболеваний, проявляющихся воспалением кожи и подкожной клетчатки конечностей. При этом необходимо четко представлять, что выраженная воспалительная реакция с высокой температурой, общей интоксикацией и высоким лейкоцитозом для тромбофлебита не характерна.
Лимфангоит (воспаление лимфатических сосудов), как правило, представляет собой вторичное заболевание, осложняющее течение первичного инфекционно-воспалительного процесса вследствие миграции микроорганизмов по лимфатическим сосудам из очага гнойного воспаления. В основном лимфангоит провоцируют воспалительные инфильтраты мягких тканей конечностей, открытые трофические язвы, гнойные раны, инфицированные укусы насекомых и животных.
Лимфангоит характеризуется появлением ярко-красных полос, направленных от первичного очага (язвы, панариций, фурункул, гнойная рана) к регионарным лимфатическим узлам. Помочь поставить правильный диагноз позволяют: наличие инфекционного очага, высокая гипертермия (до 39-40 о С), озноб. Боль по ходу пораженных лимфатических сосудов обычно незначительна. Характерным является вовлечение в воспалительный процесс регионарных лимфатических узлов с развитием лимфаденита.
Рожистое воспаление нередко принимают за острый тромбофлебит. Наибольший процент ошибок приходится на эритематозную или флегмонозную форму рожи, когда в течение нескольких часов появляется припухлость кожи и ярко-красное, резко болезненное пятно, быстро увеличивающееся в размерах. Пятно имеет неровные, резко ограниченные края, зазубренные или в виде языков пламени, напоминающие географическую карту. Покрасневший участок выступает над уровнем окружающей кожи, в его области больной ощущает чувство жара, напряжения и жгучей боли (рис. 2).
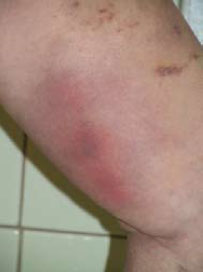
Рис. 2. Рожистое воспаление на бедре. Яркая гиперемия по типу «языков пламени» и выраженный воспалительный отек
Отличить рожистое воспаление от тромбофлебита помогает острое начало с выраженными общими симптомами: внезапным потрясающим ознобом, резким и быстрым повышением температуры тела до 39-40 о С и головной болью, причем общая симптоматика нередко предшествует кожным проявлениям.
При осмотре можно обнаружить входные ворота инфекции (царапины, трещины, изъязвления, грибковое поражение стоп). Рожистое воспаление всегда сопровождается регионарным лимфаденитом и нередко лимфангоитом.
Лимфаденит (острое воспаление лимфатических узлов) нередко путают с тромбофлебитом устья большой подкожной вены. Причины лимфаденитов те же, что и лимфангитов, которые часто им предшествуют. Иногда в воспалительный процесс вовлекаются не только лимфатические узлы, но и окружающая их клетчатка (периаденит). Для лимфаденита характерны локальная болезненность и отек конечности, сопровождающиеся повышением местной и общей температуры. При пальпации определяется один или, несколько увеличенных и болезненных узлов, спаянных с кожей. Отличить лимфаденит позволяют наличие первичного гнойного очага, явления лимфангита, отсутствие признаков варикозной болезни и пальпируемого тяжа по ходу подкожных вен.
Узловатая эритема часто требует проведения дифференциального диагноза с острым варикотромбофлебитом. Заболевание возникает вследствие иммунной гиперергической реакции на различные инфекционные антигены и относится к группе васкулитов. Чаще поражает подростков и молодых женщин, когда значительное расширение подкожных вен, как правило, не наблюдается. Проявляется узловатая эритема плотными воспалительными инфильтратами полушаровидной формы, отечными, напряженными, иногда болезненными при пальпации, размерами от горошины до грецкого ореха. Они слегка возвышаются над окружающей кожей и имеют характерную ярко-красную окраску, которая в процессе формирования узлов меняет оттенки - от синюшного до зеленовато-желтого и бурого (рис. 3). Отличить узловатую эритему от тромбофлебита помогает прослеживающийся в большинстве случаев инфекционно-аллергический генез этого патологического состояния, развивающегося после перенесенных инфекционных заболеваний (грипп, ангина, скарлатина, корь, туберкулез). Появлению высыпаний предшествует продромальный, гриппоподобный период, сопровождающийся повышением температуры тела, ознобом, слабостью, болями в костях, суставах и мышцах. Узлы при эритеме никогда не сливаются друг с другом, локализуются симметрично, преимущественно по передней поверхности голеней вне проекции подкожных вен.
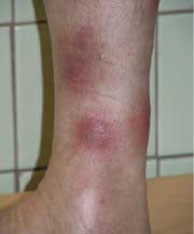
Рис. 3. Узловатая эритема. На голени видны два воспалительных инфильтрата разного срока давности. «Старый» плоский, бурого цвета и «свежий» ярко-красного цвета сферической формы
Аллергический дерматит развивается в результате воздействия на кожу сенсибилизаторов и служит проявлением аллергии клеточного (замедленного) типа. Местная гиперемия и отек кожи требуют проведения дифференциального диагноза с тромбофлебитом подкожных вен.
Возникает дерматит при местном применении медикаментов в виде электрофореза, присыпок, мазей, капель, при контакте с химическими соединениями, может развиться после укуса насекомого. При тромбофлебите и аллергическом дерматите общими симптомами служат местная гиперемия и отек кожи, а характерными именно для дерматита - выраженный кожный зуд и жжение. Боли в области воспаления отсутствуют или бывают незначительными. Кроме гиперемии, на коже возникают папулезные и микровезикулезные элементы, иногда мокнутие, корки, чешуйки. Шнуровидные болезненные тяжи в зоне гиперемии при дерматите не пальпируются.
Ущемленная бедренная грыжа иногда может быть ошибочно принята за тромбофлебит приустьевого узла большой подкожной вены. Резкая локальная болезненность, пальпируемое опухолевидное образование, “невправимость” и сходная локализация - общие проявления этих заболеваний. В обоих случаях в анамнезе у пациентов отмечают опухолевидные образования ниже проекции паховой связки, исчезающие в положении лежа.
Несмотря на то что при ущемленной грыже и восходящем тромбофлебите показана экстренная госпитализация больного, ошибка уже на амбулаторном этапе крайне нежелательна. Избежать ее помогает внимательный осмотр полностью раздетого больного в вертикальном положении, когда отчетливо проявляется варикозное расширение вен на протяжении всей конечности. Кроме того, для ущемления характерна связь с подъемом тяжестей, кашлем и натуживанием. Боли возникают внезапно, носят сильный постоянный характер, часто сопровождаются рвотой, схваткообразными болями в животе, метеоризмом и другими признаками кишечной непроходимости.
В таблице представлены наиболее частые заболевания, с которыми необходимо проводить дифференциальную диагностику острого тромбофлебита.

Таблица. Дифференциальная диагностика острого тромбофлебита
В подавляющем большинстве случаев лечение острого тромбофлебита можно проводить амбулаторно. Исключением служит острый восходящий варикотромбофлебит, требующий экстренной госпитализации.
Основу лечения тромбофлебита составляют нестероидные противовоспалительные препараты (НПВП), которые в случае выраженных воспалительной реакции и болевого синдрома назначают в виде внутримышечных инъекций или свечей. При локальном тромбофлебите, например вследствие внутривенных инъекций, применяют местное лечение с использованием гелей, содержащих гепарин или НПВП. Кроме этого, при постинъекционных тромбофлебитах можно применять полуспиртовые согревающие компрессы, электрофорез с лидокаином и лидазой.
Лечение варикотромбофлебита имеет принципиальные отличия, обусловленные локализацией процесса на нижних конечностях, а также наличием фонового заболевания - варикозной болезни. Таким пациентам в обязательном порядке назначают лечебно-охранительный режим, ограничивающий статические нагрузки, перегревание или переохлаждение организма, а также повышенную физическую активность. Это отнюдь не означает строгий постельный режим. Напротив, рекомендована ходьба и выполнение простых физических упражнений, сокращающих икроножные мышцы (ходьба на месте, круговые движения в голеностопных суставах и др.). Строго обязательно ношение эластических бинтов или медицинского компрессионного трикотажа II класса. Компрессия позволяет снизить кровенаполнение варикозных вен и ускорить кровоток по еще не пораженным сосудам, препятствуя тем самым распространению тромботического процесса. Пациентам назначают НПВП в виде внутримышечных инъекций или ректальных свечей, обычно 2 раза в сутки в течение 5-7 дней. Дополнительно в проекции воспаленных вен 3-4 раза в день густо втирают гели, содержащие НПВП и гепарин в высокой концентрации (лиотон 1000, тромбофоб, гепатромбин 50).
Наряду с этим уменьшить болевой синдром и снизить выраженность воспаления позволяет охлаждение зоны поражения с помощью пузырей со льдом и специальных термогелей.
Отдельного обсуждения заслуживает необходимость гепарин-терапии. В большинстве случаев острый тромбофлебит не сопровождается системной гиперкоагуляцией. В то же время при доказанной тромбофилии (тромбоэмболические осложнения в анамнезе, рецидивирующий тромбофлебит, онкологические заболевания и др.) в лечебную программу целесообразно включить низкомолекулярные гепарины в профилактической дозировке.
В случаях выраженного варикотромбофлебита с массивным воспалительным инфильтратом мягких тканей могут быть полезными паравазальные блокады смесью 0,25% новокаина с кортикостероидными гормонами (гидрокортизоном, дексаметазоном или дипроспаном).
Традиционен вопрос о том, нужно или нет использовать для лечения тромбофлебита и варикотромбофлебита аспирин, флебопротекторы и полиэнзимные препараты? Что касается аспирина, то его неспецифическая антитромбоцитарная активность и противовоспалительный эффект делают его синергистом других НПВП и гепарина. Использование же флебопротекторов и полиэнзимных средств в острой фазе тромбофлебита в силу низкой противовоспалительной активности и медленного достижения терапевтической концентрации бессмысленно.
Недопустимым при остром варикотромбофлебите является использование согревающих мазевых и спиртовых компрессов, а также гирудотерапии.
При варикотромбофлебите притоков, а также стопроцентной уверенности в отсутствии поражения глубокой венозной системы можно прибегнуть к удалению тромботических масс путем их “выдаивания” через несколько флеботомических отверстий, выполняемых под местной анестезией остроконечным скальпелем.
Показанием к госпитализации в специализированный хирургический стационар служит острый восходящий тромбофлебит и подозрение на сопутствующий тромбоз глубоких вен. Хирургическое вмешательство в зависимости от конкретной клинической ситуации может включать простую перевязку устья большой или малой подкожной вены, радикальное удаление всех пораженных вен, а также тромбэктомию из глубоких вен.
Профилактика
Профилактика острого тромбофлебита и его рецидивов заключается в устранении провоцирующих факторов: травм, травматичных внутривенных инъекций, перегревания и переохлаждения организма, чрезмерных физических нагрузок, обезвоживания и др. В случае необходимости длительной инфузионной терапии предпочтительна катетеризация подключичной вены. При доказанной тромбофилии необходим пожизненный прием непрямых антикоагулянтов.
Для варикотромбофлебита лучшей превентивной мерой служит своевременное хирургическое лечение варикозной болезни. Если операция по каким-либо причинам невозможна, то необходима регулярная эластическая компрессия, курсовой прием флебопротекторов, аспирина или непрямых антикоагулянтов.
Заключение
В заключение необходимо отметить, что острый тромбофлебит провоцируется огромным количеством факторов и развивается на разных участках тела человека. С этой патологией может встретиться практически любой клиницист, от подготовки и знаний которого зависит быстрое и эффективное лечение тромбофлебита, сохраняющее пациенту привычный уровень качества жизни, а в ряде случаев и предотвращение фатальных осложнений.
Лечение острого тромбофлебита
 Острый тромбофлебит вен нижних конечностей является самым распространенным заболеванием сосудистой системы, при котором пациенты нуждаются в госпитализации и постоянном контроле специалистов. По данным различных исследований, острый восходящий тромбофлебит встречается у 30% населения.
Острый тромбофлебит вен нижних конечностей является самым распространенным заболеванием сосудистой системы, при котором пациенты нуждаются в госпитализации и постоянном контроле специалистов. По данным различных исследований, острый восходящий тромбофлебит встречается у 30% населения.
Основной причиной возникновения острых форм тромбофлебита нижних конечностей является варикозное расширение вен на ногах. В качестве основных рисков возникновения болезни выделяют: пожилой возраст, травмы ног, послеоперационный период, беременность и роды, прием гормональных препаратов, постоянная физическая нагрузка на сосуды, лишний вес.
Развитие тромбофлебита наблюдается как в стволах большой подкожной вены, так и малой. Тромботический процесс в большей степени поражает их притоки. В 7% случаев выявляют билатеральное поражение поверхностных вен. Тромбофлебит может возникать на любой из нижней конечности.
Чем опасен острый тромбофлебит?
Раньше врачи считали, что тромбофлебит вен – это обычное заболевание, которое протекает длительное время и не вызывает опасений серьезных осложнений. В современной медицине к острому восходящему тромбофлебиту стали относиться с особым вниманием. Специалисты помимо устранения симптомов заболевания стали больше уделять внимание предотвращению распространения тромбоза.
Опасным является то, что из подкожных вен тромбоз может перейти в глубокие вены. В этом случае пациенту угрожает быстрое развитие хронической венозной недостаточности, а также возникает риск массивной легочной эмболии. И даже в случаях удачного обхода серьезных осложнений, болезнь приобретает длительный (затяжной) характер.
При лечении острого тромбофлебита должны использоваться все возможные средства флебологии, начиная от местных форм лечения, заканчивая лечением под наблюдение врача в стационаре.
Поэтому, если возникает тромбофлебит, лечение должно начинаться незамедлительно!
Диагностика
Флеболог проводит визуальный осмотр пациента и собирает детальный анамнез. Обычно пациенты с диагнозом тромбофлебит вен жалуются на боли по ходу пораженных вен при ходьбе. Также клиническими признаками варикотромбофлебита являются:
- Полоса гиперемии в проекции пораженной вены;
- Повышенная температура;
- Вялость и недомогание;
- Гипертензия кожи.
На сегодняшний день основным исследованием сосудистых заболеваний остается ультразвуковое дуплексное сканирование. Диагностика тромбофлебита УЗИ включает в себя: оценку состояния вен и сосудов, анализ присутствия тромботических масс, исследование проходимости поверхностных и глубоких вен на всем протяжении. К дополнительным методам исследования тромбофлебита можно отнести рентгеноконтрастную флебографию.
Лечение тромбофлебита
Лечение тромбофлебита вен нижних конечностей должно основываться на разработанных подходах и задачах лечения данного заболевания. К таким задачам относят:
- Не допустить распространение тромбоза на глубокие вены;
- В кротчайшие сроки устранить воспалительные процессы;
- Не допустить появления рецидивов.
Основными методами лечения острого тромбофлебита являются:
- Консервативное лечение. Целью такого лечения является устранение воспалительных процессов и снятие болевых ощущений, что в свою очередь приводит к прекращению тромбообразования.
В состав комплексного консервативного лечения тромбофлебита входит:
- Активный режим пациента. Больной должен продолжать двигаться и жить обычной жизнью. Ограничением могут быть только статические нагрузки. Находиться в горизонтальном положении длительное время или сидеть без движения не рекомендуется.
- Гипотермия (в первые дни прикладывают пузырь со льдом на 20 минут, несколько раз за день). Гипотермия порой снимает болевые ощущения лучше, чем таблетки.
- Обязательное использование эластичной компрессии на ногах. В качестве компрессионной терапии используют эластичный бандаж бинтами средней растяжимости. Ногу бинтуют от стопы до паха (круглосуточное использование 10 дней). По истечении 10 дней, когда воспалительные процессы утихнут, назначается компрессионный медицинский трикотаж второго класса компрессии. Использование компрессионных чулок после консервативного лечения уберегают пациентов от рецидива проявления болезни.
- Местное лечение. Использование мазей (лиотон, гепариновая мазь, тромбофоб, венобене и др.), содержащих гепарин для снятия воспаления. Среди известных брендов можно выделить гель Лиотон 1000. Применение лиотона способствует устранению отеков, снятию воспалительных процессов. Гель нужно наносить тонким слоем на пораженные участки два раза в день. В дополнение можно чередовать с местными нестероидными противовоспалительными препаратами. Например, фастум-гель. После нанесения мазей необходимо одевать компрессионный трикотаж.
- Прием лекарственных препаратов. Эффективными препаратами являются гидроксиэтилрутозиды (троксевазин. венорутон). Врачи назначают по 1 капсуле (300 мг) 4 раза в день в первые две недели. Среди лекарственных препаратов при лечении тромбофлебита специалисты также выделяют микронизированную очищенную комбинация флавоноидов (детралекс). Курс приема флавоноидов составляет 7 дней, после чего врач принимает решение о дальнейшем использовании или отмене. В первые четыре дня доза препарата составляет 6 таблеток в день, в последующие дни по 4 таблетки.
- Если возникает большой риск возникновения тромбоза глубоких вен или тромбоэмболии легочной артерии целесообразно применение антикоагулянтной терапии.
От чего же возникает острый тромбофлебит? Биологи утверждают, что человек стал Человеком в тот момент, когда наши далекие предки поднялись на задние конечности (которые с тех пор именуются нижними) и освободили свои передние конечности для полезного труда. Медики же добавляют, что именно в этот переломный момент люди получили целый ряд болезней, неизвестных животному миру и свойственных только прямоходящим людям.
Как вы наверняка помните из школьного курса физики, давление жидкости не зависит от ее объема, значение имеет только высота столба. Встав на ноги, человек увеличил давление своего кровяного столба более чем вдвое. Практически это означает, что сосуды ног испытывают вдвое большее давление, а сердцу вдвойне труднее качать кровь снизу вверх. Поэтому, если мы говорим «тромбофлебит…», то практически всегда подразумеваем «…нижних конечностей». Тромбофлебит поражает вены, потому что именно вены отвечают за транспортировку крови вверх, от нижних конечностей к сердцу и легким.
Конечно, в природе встречаются животные и повыше человека, слоны например, но они «укомплектованы» и соответствующим своему росту насосом-сердцем. Человек же встал на две ноги, сохранив при этом сердце четвероногой (или вернее будет сказать «четверорукой») обезьяны.
И правда, в животном мире невозможно встретить тромбозы, тромбофлебиты, варикозные болезни и прочие подобные поражения сосудов. Правда, справедливости ради, дело тут не только в прямохождении. Венозные болезни являются также расплатой за праздность, которую тоже из всего животного мира может позволить себе только человек.
Тромбофлебит, как уже было сказано выше, одна из тех болезней, которыми человек расплачивается за свою человеческую природу. Давайте рассмотрим подробнее, что же это за болезнь. Тромбофлебитом называют одну из разновидностей тромбоза. Заключается болезнь в закупорке сосуда кровяным сгустком, образование которого при тромбофлебите вызывается воспалением стенки сосуда. Из-за воспаления проходимость сосуда уменьшается, вследствие чего возникают застойные процессы, а, как известно, застой крови всегда приводит к ее свертыванию и образованию сгустков, закупоривающих сосуд окончательно.
Причины тромбофлебита
Может возникать в силу различных причин, из которых можно выделить следующие:
- Физические поражения кровеносных сосудов – травмы, ушибы, использование капельниц и катетеров.
- Малоподвижный образ жизни. Повторим в очередной раз, тромбозы и тромбофлебиты – болезни застоя. Как в буквальном (застойные процессы системы кровообращения), так и в более широком, жизненном смысле.
Человек, чей образ жизни можно охарактеризовать словом «застой», многократно увеличивает для себя риск тромбозных заболеваний. Это связано со свойствами крови, являющейся по сути своей коллоидным раствором, и, как и любой коллоид, нуждающейся в постоянном перемешивании. При малоподвижном, сидячем, пассивном образе жизни в венах нижних конечностей происходит заметное снижение скорости кровотока, приводящее к расслоению крови на жидкую и твердую фракции с образованием сгустков-тромбов.

- Неправильное питание. Особенно опасен этот фактор в сочетании с предыдущим – малоподвижным образом жизни. Неправильное питание включает в себя два взаимосвязанных очага поражения. Во-первых, обильная, богатая жирами и углеводами пища без отсутствия должного потребления этих природных источников энергии (вот где сказывается отсутствие подвижности!) неизбежно приводит к появлению лишено веса и ожирения.
Нагрузка на кровеносную систему увеличивается из-за большего количества крови, да еще и жировые отложения пережимают сосуды. Во-вторых, неправильной считается пища, содержащая вещества, которые могут образовывать в сосудах осадочные бляшки. Наверняка, вы уже догадались, что речь, прежде всего, идет о том самом «зловредном» холестерине.
На самом деле холестерин – вещество, необходимость которого в организме трудно переоценить. Нам не хватило бы места для перечисления всех функций и процессов, в которых принимает участие холестерин: тут и укрепление клеточных мембран, и синтез целого ряда гормонов (в том числе женских эстрогенов и мужского тестостерона), и выработка витамина D, и даже, по последним данным, уменьшение риска онкологических заболеваний.
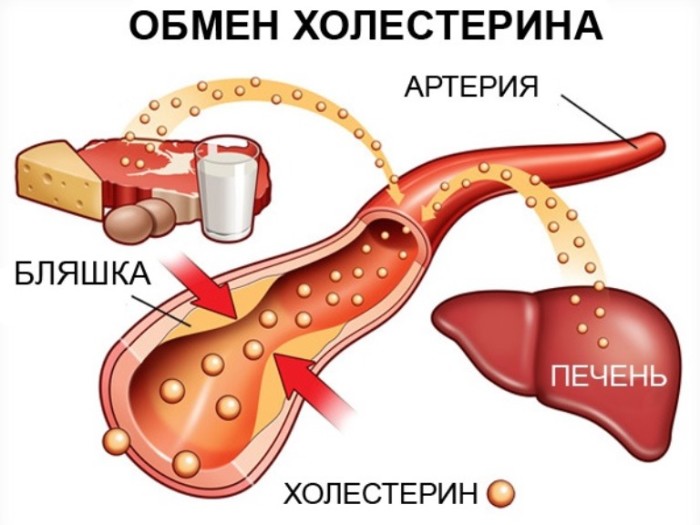
Почему же врачи так предостерегают от злоупотребления холестеринсодержащими продуктами? Дело в том, что большую часть необходимого холестерина (три четверти и более) организм синтезирует самостоятельно, пища должна обеспечивать всего лишь менее четверти потребности организма в холестерине. Весь полученный с пищей холестерин свыше этой четверти потребности организма – «лишний холестерин», который циркулирует в потоке крови, не находя себе применения. При первых же признаках застоя (снова виноват, в том числе, малоподвижный образ жизни!) или сужения сосуда, холестерин выпадает в осадок, прилепляясь к венозной стенке и образуя бляшку, которая еще более замедляет кровоток и провоцирует образование кровяного тромба.
Помимо прочего, избыточный вес значительно затрудняет диагностику и лечение заболевания.
- Беременность и роды. Механизм провоцирования тромбофлебита при беременности и родах схож с уже рассмотренными процессами при неправильном питании – увеличение мессы тела плюс пережатие сосудов. Дополнительно на это накладывается еще и свойственная беременности гормональная «встряска», которая нередко приводит к изменению свойств крови.
Беременность мобилизует все защитные ресурсы организма, к которым относится и коагуляция – способность крови к свертыванию, оберегающая организм от проникновения загрязнений и микробов при травмах, а также при разрывах, которыми могут сопровождаться роды. Усиление свертываемости крови называется гиперкоагуляция. Гиперкоагуляция способствует скорейшему заживлению ран и разрывов, но она же может привести к образованию тромбов и развитию тромбофлебита.

Особенно часто так бывает при затянувшемся постродовом восстановительном периоде, если женщина слишком долго возвращается «в форму», а то и вовсе «запускает» себя, что приводит к банальному ожирению. Ожирение, как мы уже знаем, является фактором, способствующим возникновению тромбофлебита само по себе, а если к нему еще добавляется постродовая гормональная активность, то тромбофлебит практически неизбежен.
- Развитие варикозной болезни. Варикозу как причине тромбофлебита следует уделить особое внимание. Необычность данного случая в том, что в начале процесса происходит не сужение, а напротив, расширение полости сосуда, которое так и называют «варикозное расширение вен». Каков механизм этого заболевания?
Сердце, безусловно, главный кровяной насос нашего организма. Главный, но не единственный. В перекачке крови участвуют также все вены и артерии тела. Пульс, который можно прощупать через кожу, как раз и является тактом работы этого насоса. Также вены и артерии снабжены специальными клапанами, предотвращающими обратный ток крови. При повышенной нагрузке на вены, например при долгом пребывании в стоячем положении, клапаны эти на венах нижних конечностей изнашиваются и перестают выполнять свою функцию. Возникает локальный противоток крови, приводящий к раздутию сосуда, истончению его стенки, снижению венозного тонуса.
Не проталкиваемая более вверх стенками сосуда, кровь все больше скапливается, раздувая вену, вызывая ее воспаление с одновременным образованием тромба, то есть тромбофлебит.
Лечение острого тромбофлебита
Острый тромбофлебит – быстро прогрессирующее заболевание, поражающее, как правило, поверхностные вены нижних конечностей. Именно на этом этапе крайне необходимо своевременное лечение, с тем, чтобы не дать болезни уйти вглубь, перейти в хроническую стадию, вызвав хронический тромбофлебит глубоких сосудов нижних конечностей. Дальнейшее развитие заболевания может привести к такому опаснейшему явлению как тромбоэмболия – отрыв тромба и превращение его в эмбол, свободно дрейфующий кровяной сгусток. Попадание эмбола в легочную артерию в подавляющем большинстве случаев оканчивается летальным исходом.
Лечению любой болезни предшествует диагностика. Диагностирование как острого, так и хронического тромбофлебита нижних конечностей производится посредством осмотра, пальпации (ощупывания), анализа крови на провоцирующие образование тромбов вещества. Для получения уточненной картины заболевания врач может назначить дуплексное ультразвуковое исследование сосудов нижних конечностей. Дуплексное (то есть двойное) исследование сочетает в себе одновременно традиционное УЗИ и доплерографию сосудов, что дает возможность подробно изучить как структурное состояние кровеносной системы, так и ее проходимость.
Острый тромбофлебит поддается лечению следующими методами:
- Антикоагулятивная терапия. Лечение заключается в приеме препаратов, способствующих «рассасыванию» тромбов и препятствующих образованию новых. В этом качестве обычно используются гепариносодержащие препараты.
- Компрессионная терапия. Лечение острого тромбофлебита с использованием компрессов и сдавливающих повязок призвано снять отек и разрушить тромбы. При болезненном протекании заболевания сочетается с анестезией – купированием болевого синдрома.
- Лечебный массаж и лечебная физкультура также призваны разрушить тромб механическим воздействием и нормализовать нормальный кровоток.
- Если консервативное лечение не дает результатов, или если есть опасность развития , производится микрохирургическое удаление тромбов из поверхностных вен нижних конечностей.
- В случае, если поражение глубоких вен все таки произошло, производится тромбоэктомия – хирургическое лечение посредством вскрытия вены и отсасывания из нее тромба.
Тромбофлебит может иметь массу негативных последствий, в том числе самых печальных. Избежать их поможет правильное питание и активный образ жизни.
В тот день, когда человек стал с четверенек, освободив передние конечности, и начал ходить на ногах был переломным. Не только в процессе совершенствования вида, но и в получении ряда заболеваний. Один из таких заболеваний и стал тромбофлебит.
Острый тромбофлебит представляет собой воспалительный процесс в венозной сетке с образованием тромба. По сути своей это осложнение варикозного расширения вен и является одним из самых распространенных. Именно диагноза «острый тромбофлебит поверхностных вен нижних конечностей» больше всего боятся посетители кабинета хирурга-флеболога.
Тромбофлебит является обобщенным названием двух процессов, которые одновременно происходят в вене: и флебита. Так, первый представляет собой возникновение тромботических масс в просвете варикозной вены, что может привести к ее перекрыванию. А второй – воспалительный процесс уже в самой вене, что проявляется как отечность, покраснение.
Нередки ситуации, когда острый тромбофлебит нижних конечностей развивается очень быстро практически мгновенно. А это значит, что если вы не замечаете либо вовремя не обращаетесь к хирургу, то операция может пройти слишком поздно, что, может, в конце концов, привести к летальном исходу.
Классификация тромбофлебита
Можно выделить несколько групп для классификации вида тромбофлебита. А именно по течению, по характеру и по локализации.
По течению тромбофлебит делится на:
- острый тромбофлебит
- поверхностный
- хронический
Они различаются по времени продолжительности патологического процесса или клинических проявлений.
По характеру тромбофлебит может быть гнойный либо негнойный, а по локализации делиться на тромбофлебит поверхностных вен нижних конечностей и глубоких вен нижних конечностей.
Кроме всего этого, следует выделить восходящий тромбофлебит, которые представляет собой тромбофлебит большой подкожной вены переходящий от нижерасположенных отделов вверх до паховой складки.
Причины возникновения тромбофлебита
Причин возникновения тромбофлебита глубоких вен нижних конечностей и поверхностных могут быть совершенно разные. Стоит выделить несколько основных причин возникновения:
- Первой причиной возникновения тромбофлебита может быть инфекционная болезнь;
- Также образование болезни возможно вследствие травматического поражения;
- Новообразования, которые обычно представляют из себя злокачественные;
- Внутривенное введение медикаментов, с последующей аллергической реакцией на них;
- Также распространено при ожирении и при беременности. Из-за увеличенной массы тела происходит пересжатие вен. Кроме этого, беременность, а особенно при родах организм мобилизует все свои ресурсы, в том числе и коагуляцию (способность крови к свертыванию). После родов, когда могут возникать разрывы активизирует процесс гиперкоагуляции, которые кроме положительной стороны, скорейшему заживлению ран, имеет и отрицательную сторону, выраженную тромбофлебитом.
Симптомы возникновения острого тромбофлебита

Обычно острый тромбофлебит возникает внезапно в сопровождении с повышенной температурой тела долгое время. По ходу вен начинают возникать боли, которые усиливаются со временем, а также при движениях(ходьбе). При этом может наблюдаться и отечность.
Симптомы тромбофлебита очень зависят от место образования тромба и его размеров. Так, тромбофлебит глубоких вен на голени начинается с сильной боли в икроножной мышце.
Появляется ощущение, что мышца набухает, при этом если опускать ногу в низ, болезненные ощущения возрастают. Как было уже выше сказано, это будет сопровождаться повышенной температурой, нога припухнет.
Через несколько суток вся нижняя часть покроется сеткой вздутых вен. При любых касаниях или движениях пациент будет ощущать сильную боль.
В случае если у больного тромбофлебит бедренной вены нога его сильно распухнет и посинеет, при этом будет ощущаться очень сильная боль. Самого пациента будет лихорадить, и можно будет зафиксировать высокую температуру. На бедре и в паху разбухнут поверхностные вены.
Первая помощь при тромбофлебите
В любых проявлениях острого тромбофлебита необходимо незамедлительно обратиться за помощью к врачу, а также обеспечить лежачее положение. Обычно пораженную конечность укладывают на подушки либо на свернутое одеяло, чтобы обеспечить ей покой.
Крайне не рекомендуется пользоваться мазями, а тем более массировать, пораженную поверхность до приезда специалиста. Это может вызвать отрыв кровяного сгустка с последующим его заносом во внутренние органы вместе с микробами.
Диагностика заболевания
Правильная диагностика острого тромбофлебита нижних конечностей должна начаться с визита к хирургу-флебологу. Только в этом случае можно провести правильную оценку сосудов и назначить дополнительные исследования, а также определить эффективный метод лечения.
Главной задачей диагностики тромбофлебита является выявления тромба и его размеры.
Лечение острого тромбофлебита
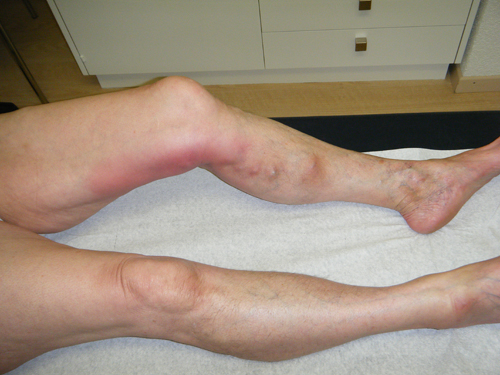 Лечение можно разделить на медицинское и народное лечение. Медицинское, в свою очередь, делиться на консервативное лечение и хирургическое.
Лечение можно разделить на медицинское и народное лечение. Медицинское, в свою очередь, делиться на консервативное лечение и хирургическое.
При остром тромбофлебите крайне рекомендуется постельный режим, предотвращающий распространение микрофлоры. При этом конечность необходимо держать в возвышенном положение, что поспособствует уменьшению отека, а также болей. Рекомендуется питье, но только в том случае, если у больного не имеется сердечно-сосудистых заболеваний.
При остром тромбофлебите, больному может быть разрешено временно освобождаться от шины, а также садиться и поворачиваться. Кроме этого, обычно применяются согревательные компрессы, которые должны поспособствовать улучшению кровообращения
Хирургическое вмешательство, в том числе и в илеофеморальный тромбофлебит, возможно только при показаниях жизненных показателей, а также при угрозе венозной гангрены.
Хирургия зависит от места положения тромбоза. Операции возможны только на венах среднего и большого размера. Однако такое радикальное решение возможно только на ранних стадиях тромбофлебита. Чаще всего операция проводится при прогрессирующем восходящем тромбовфлебите, который может привести к таким осложнениям, как тромбоэмболия.
Консервативное лечение
В случае если операция по каким-то причинам невозможна, то обычно прибегают к применению консервативного лечения. Данное лечение включает принятия возвышенного положения конечности и прикладывания холода.
Кроме этого, необходимо смазывать пораженную конечность гепарином (троксевазином). Так же необходимы мази для снятия воспаления. Это могут быть мази с венорутом или анавенолом.
Существенную роль при лечении тромбофлебита консервативным метод играет тугое бинтование ног эластичным бинтом, также, при выраженном воспалительном процессе и назначении с систематическим принятием антибиотиков.
Народные методы лечения тромбофлебита
Кроме, медицинского лечения существуют еще и нетрадиционные методы лечения острого тромбофлебита.
Так, один из них состоит в следующем. Необходимо взять равный в обеих частях лист подорожника, цветки руты лекарственной, тысячелистника, ромашки и малины, кору белой вербы, плоды каштана конского и корень алтея.
Все это тщательно перемешать и залить 2 столовых ложки смеси 600 миллилитрами кипятка. После этого довести до кипения и сняв с огня, настоять ночь. Пить следует по 0.75 стакана утром и вечером. А из остатка сделать компресс.
Также предлагается делать ножные ванны из настоя травы сушеницы болотной по 20-30 минут в день.
Медикаментозное лечение
Медикаментозное лечение тромбофлебита должно назначаться врачом. Как правило, оно основывается на степени развития болезни, возраста пациента и наличие каких-либо патологий.
Подобное лечение идет как вспомогательная часть к консервативному лечению. Врачом назначаются:
- Тугое эластичное бинтование.
- Препараты, которые способны укрепить стенки сосудов. Это могут быть: троксевазин, гинкор-форт и т.д.
- Лекарства, которые способны препятствовать росту тромба. Как правило, это ацетилсалициловая кислота.
- В случае отсутствия трофических язв могут быть назначены антикоагулятные-средства. Они понижают свертываемость крови, что может послужить для профилактики. Применяются обычно курсом в течение нескольких месяцев.
- Противоспалительные препараты. К ним относится диклофенак.
- Фибринолитики, вещества, которые воздействуют именно на тромб. Это могут быть урокиназа либо трипсин.
- Кроме, этого, при гнойном тромбофлебите и высокой температуре назначаются антибиотики (противомикробные препараты).
Питание при тромбофлебите
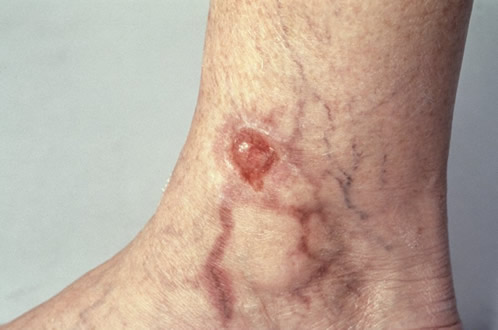
Когда за ваше выздоровление отвечает клиника либо больница, то врач сам следит за вашим правильным питанием во время протекания болезни. Но при этом не следует забывать, что некоторые больные лечатся дома. В данном случае, питание им назначает врач, способствует облегчению и ускорению выздоровления больного. Но строгих диет не существует, а имеются лишь рекомендации.
Так, больному необходимо питаться преимущественно овощами и фруктами. Это могут быть, в том числе, и имбирь, и ананасы, и дыни. Но необходимо избегая при этом жиров животного происхождения. Кроме этого, человек больной острым тромбофлебитом должен избегать тяжелых углеводов и не употреблять в пищу жареные продукты. Следует с осторожностью употреблять в пищу фасоль, бананы, горох.
При этом при условии отсутствия болезней сердца, рекомендуется употреблять более 2 литров жидкости в день. А народные лекари вообще рекомендуют пить яблочный уксус, который по их мнению отлично подходит в борьбе против тромбофлебита. Для его употребления необходимо растворить 1 чайную ложку в 200 мл воды и добавить 2-3 чайных ложки меда. Употреблять подобную смесь необходимо утром и вечером натощак.
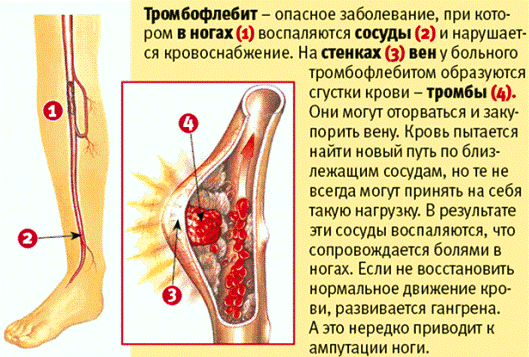
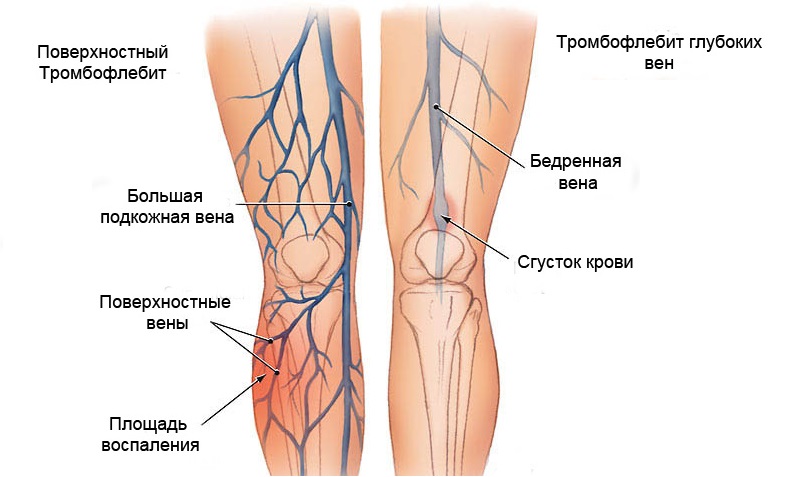
Тромбофлебитом называют воспаление стенки вены и окружающих тканей, сопровождающееся тромбозом и нарушением проходимости вены. Различают поверхностный (при поражении подкожных вен) и глубокий (при поражении глубоких, магистральных вен) тромбофлебит, каждый из которых может быть острым и хроническим.
Тромбофлебит следует отличать от флеботромбоза – тромбоза вены без воспаления ее стенки. В то же время, начавшись как флеботромбоз, заболевание может в дальнейшем приобрести характер тромбофлебита. И, наоборот, при тромбофлебите признаки воспаления в стенке вены могут быть выражены незначительно, а в клинике доминировать симптоматика нарушения проходимости вены.
Этиология и патогенез.
Инфекционный или воспалительный процесс рядом с веной.
Инфекционный процесс в бассейне вены.
Травма вены
Механическое нарушение оттока в бассейне вены.
Варикозная болезнь
Посттромбофлебитическая болезнь
Опухоли нижнего этажа брюшной полости
Беременность.
Аутоиммунное поражение стенки вены развивается при облитерирующем тромбангиите (болезни Бюргера),
Злокачественные новообразования за счет выработки и попадания в кровь тромбопластиноподобных продуктов формируют состояние хронического ДВС-синдрома. Особенно активны в этом отношении диссеминированные формы рака и острые лейкозы.
Клиническая картина тромбофлебита определяется локализацией места поражения размерами и протяженностью пораженной вены и складывается и трех групп симптомов, соотношение выраженности которых может быть различно:
Острой венозной недостаточности
Симптомов общей гнойной интоксикации
Местных признаков воспаления
Острый поверхностный тромбофлебит нижних конечностей
Провоцирующими моментами обычно бывают травмы, переохлаждения. В большинстве случаев тромбофлебит развивается на фоне варикозной болезни или вторичного варикоза при ПТФБ. Начало заболевания бывает как острым, когда клиника разворачивается за 1–2 дня, так и подострым, когда развитие заболевания занимает до 2–3 недель. Чаще всего поражается v.saphenamagna.
Основной симптом – боли по ходу тромбированной вены, усиливающиеся при движении. По ходу пораженной вены на ограниченном участке пальпируется болезненный инфильтрат, который может распространяться проксимально на 3–4 см в сутки. Кожа над инфильтратом может быть гиперемирована. Развивается реактивный паховый лимфаденит. Дистальнее места поражения на конечности может быть небольшой отек. Температура субфебрильная.
В редких случаях развивается гнойное расплавление тромба (гнойный тромбофлебит), протекающий как подкожная флегмона.
Основной опасностью при поверхностном тромбофлебите является распространение процесса на глубокие вены.
При локальном тромбофлебите голени возможно амбулаторное лечение. Больной в острый период болезни должен ежедневно осматриваться врачом. Назначается диета с пониженным содержанием соли, режим с ограничением физической активности, рекомендуется ограничить хождение и стояние, большую часть времени – лежать, держа пораженную конечность выше уровня тела. На область поражения накладывается повязка с гепариновой мазью. На обе нижние конечности накладываются эластические бинты от головок плюстневых костей до верхней трети бедра. Внутрь назначаются антиагреганты, венотоники Хотя воспаление в стенке вены может носить асептический характер, целесообразно профилактическое назначение антибактериальных препаратов. Кроме того, для подавления воспалительной реакции целесообразно применение антигистаминных препаратов.
Прием антиагреганов и венотоников продолжают до полного купирования местных симптомов тромбофлебита, а прием антибиотиков и антигистаминных препаратов – до купирования симптомов общей интоксикации и гиперемии по ходу вены.
Распространенные, прогрессирующие формы с поражением бедра, выраженными симптомами общей интоксикации следует лечить только в условиях стационара. К лечению добавляются гепарин, внутривенные инфузии реологических препаратов, нестероидные противовоспалительные препараты. При распространении тромбофлебита на верхнюю треть бедра с целью предотвращения распространения процесса на бедренную и подвздошную вены, необходимо выполнение операции Троянова-Тренделенбурга – перевязка и пересечение v.saphenamagnaу места ее впадения в бедренную вену. Если острый тромбофлебит развился на фоне варикозной болезни, через 1,5–2 месяца после его купирования целесообразно выполнение комбинированной венэктомии, поскольку рецидив тромбофлебита почти неизбежен.
Острый тромбофлебит - это патологическое состояние, для которого характерны воспалительные изменения стенок кровеносных сосудов, сопровождающиеся формированием тромба. Обычно острый тромбофлебит поражает нижние конечности, но возможна и другая локализация воспалительного процесса. Согласно статистическим данным более 30% взрослого населения хотя бы раз в жизни страдало от острого тромбофлебита.
Стоит отметить, что это состояние является крайне коварным заболеванием, так как даже врачам со значительным опытом трудно точно предсказать, как будет оно протекать и какие осложнения вызовет у человека. Формирующийся тромб может в любую минуту оторваться и попасть через кровоток в легкие или мозг, что приведет к тромбоэмболии легкого, инсульту или другим патологиям, способным в короткие сроки стать причиной летального исхода.
Главные причины заболевания
Кровеносные сосуды выполняют крайне важную функцию доставки питательных веществ и кислорода, поэтому любое нарушение их работы несет значительную опасность. Острый тромбофлебит нижних конечностей, как и любое другое заболевание кровеносной системы, может развиться вследствие влияния самых разнообразных внешних и внутренних факторов.
Наиболее часто встречающимся является острый варикотромбофлебит, который развивается вследствие обострения варикозного расширения вен.
Застой крови при варикозном расширении вен приводит к постепенному растяжению стенок кровеносных сосудов и дисфункции клапанов. Это приводит к развитию на отдельных участках сосудов воспалительного процесса и формированию тромбоза.
Механизм развития тромбофлебита при варикозном расширении достаточно сложен, в большинстве случаев подобное осложнение наблюдается при тяжелом течении первичного заболевания, что значительно усугубляет ситуацию. Однако варикозное расширение вен не является единственной причиной развития тромбофлебита. Можно выделить следующие распространенные причины развития тромбофлебита глубоких вен:
- травмы;
- механическое сдавливание кровеносных сосудов;
- нарушения биохимического состава крови;
- оперативные вмешательства;
- злокачественные образования;
- инфекционные заболевания;
- аутоиммунные болезни;
- хроническая сердечная недостаточность;
- беременность;
- применение гормональных препаратов;
- физические перегрузки;
- наличие лишнего веса;
- замедление кровотока любой этиологии;
- нарушения вязкости крови;
- нарушения свертываемости крови.
Как правило, поверхностный тромбофлебит встречается намного реже, чем воспаление глубоких вен. В подавляющем большинстве случаев острый тромбофлебит поверхностных вен нижних конечностей развивается вследствие длительного курса инфузий некоторых лекарственных средств, поверхностных гнойных очагов, мелких травм и трещин на коже, катетеризации, внутривенных инъекций и т.д.

Возможные проявления и симптомы
В подавляющем большинстве случаев острый тромбофлебит начинает проявляться выраженной симптоматикой внезапно. При развитии поражения поверхностных вен, которое обычно наблюдается на нижних конечностях человека, могут наблюдаться такие симптомы:
- сильные боли по ходу поверхностной вены;
- умеренная отечность;
- общая слабость;
- повышение температуры тела;
- покраснение кожи по ходу пораженной вены;
- увеличение температуры кожи по ходу пораженной вены;
- увеличение окружности ноги.
Как правило, при наличии поверхностного тромбофлебита симптомы достаточно быстро ослабевают, если расположить ногу в приподнятом положении. В большинстве случаев при поражении острым тромбофлебитом глубоких вен клиническая картина проявляется более интенсивно. Можно выделить следующие характерные признаки развития воспалительного процесса и формирования тромба в глубоких венах ног:
- интенсивные распирающие боли;
- судороги в мышцах;
- стремительное повышение температуры тела;
- побледнение и блеск кожи над пораженной областью кровеносного сосуда;
- значительный отек;
- снижение подвижности конечности;
- похолодание конечностей;
- жжение;
- чувство тяжести в ногах;
- усиление боли при физической нагрузке;
- повышенная утомляемость;
- общая слабость.
При значительном блокировании кровотока образовавшимся тромбом отдельные участки кожных покровов могут приобретать синюшный оттенок. Кроме того, могут в дальнейшем появиться области некроза. В случае распространения патологического процесса отек может перекинуться на область промежности и живота. Также стабильно увеличивается поврежденная конечность в размерах. Из-за поражения крупных кровеносных сосудов развиваются компенсаторные явления, которые сопровождаются расширением подкожных кровеносных сосудов. В некоторых случаях может иметь место нарушение подвижности сустава.
Может развиться ряд осложнений, которые являются следствием воспалительных процессов стенок кровеносных сосудов, а также следствием образования тромба, так как эти патологические состояния могут приводить к полному блокированию кровотока и нарушению питания тканей кислородом, что ведет к образованию очагов некроза и флегмон.
Методы диагностики
При появлении острых проявлений тромбофлебита человек, как правило, сразу же обращается к врачу для консультации и назначения лечения. Постановка диагноза в этом случае не представляет значительной сложности. В первую очередь, врачу необходимо провести тщательный осмотр поврежденной области и собрать максимально полный анамнез.
Признаки поражения вен воспалительным процессом обычно достаточно отчетливы, но все же не всегда имеется возможность определить распространенность поврежденного участка, а также тромба, поэтому необходимой мерой является проведение определенных инструментальных и лабораторных исследований. К инструментальным методам исследования, которые широко применяются для постановки точного диагноза при тромбофлебите, относятся:
- ультрасонография;
- термография;
- флебометрия;
- радиоиндикация;
- капилляроскопия;
- реавазография.
Обычно для выявления обширности воспалительных процессов и локализации тромба используются ультразвуковые методы исследования, в том числе больному проводят ультразвуковую доплерографию или ангиографию. Для постановки диагноза нередко требуется проведение комплексных исследований крови для выявления веществ, которые способствуют образованию тромбов и закупорке кровеносных сосудов.
Терапия острого тромбофлебита
Лечение тромбофлебита требует индивидуального подхода. В подавляющем большинстве случаев терапия тромбофлебита проводится консервативными методами. Лечение обычно направлено на снятие воспалительного процесса, восстановление венозного кровотока, предотвращение тромболитических осложнений. Больному необходимо обеспечить полный покой и постельный режим. В ряде случаев больным рекомендуется делать специальную гимнастику в постели для предотвращения увеличения имеющегося тромба.
В тяжелых случаях может потребоваться наложение специальной шины, эластичное бинтование и укладывание ноги выше положения тела.
Консервативное лечение требует применения препаратов в форме таблеток и инъекций. Обычно назначаются препараты для улучшения микроциркуляции крови, ингибиторы, десенсибилизирующие средства, обезболивающие, антикоагулянты и дезагреганты. К часто назначаемым препаратам этих групп относятся:
- Теоникон.
- Флекситал.
- Курантил.
- Индометацин.
- Трентал.
- Аспирин.
- Эскузан.
- Венарутон.
- Троксевазин.
- Детралекс.
- Анальгин.
- Бутадион.
- Димедрол.
- Супрастин.
В первые дни после появления признаков тромбофлебита можно прикладывать холодные компрессы к пораженной области, так как они способствуют снижению болевых ощущений. Местное лечение предполагает наложение гепариновой и бутадионовой мазей, мази Вишневского. Эти лекарственные средства для местного использования позволяют быстрее устранить воспалительные процессы, улучшить кровообращение и даже убрать имеющиеся сгустки крови. Хирургическое лечение может проводиться лишь в экстренных случаях, когда имеет место угроза развития легочной тромбоэмболии, распространения тромбоэмболии и расплавления тромба гнойным содержимым.
